پنومونی
دستگاه تنفس
دستگاه تنفس به انگلیسی : Respiratory System یک سیستم بیولوژیکی است که وظیفه ی آن تأمین اکسیژن برای سلولهای بدن و دفع دیاکسید کربن (گاز کربنیک) حاصل از متابولیسم است. تمام حیوانات پرسلولی به نوعی دستگاه تنفس دارند که در جانداران ساکن آب، محل تبادل گازها را آبشش و در پستانداران و پرندگان ،شش مینامند.
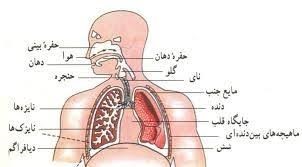
آناتومی دستگاه تنفس
بینی: بینی خارجی از استخوانها و غضروفها تشکیل شدهاست. حفرههای بینی از مخاط و عروق خونی پوشیده شدهاند که هوا را قبل از رسیدن به ریهها گرم و مرطوب میکنند و با کمک موها و مژکها گرد و غبار آن را میگیرند
حنجره
نای: لوله تنفسی که پس از حنجره قرار گرفته نای است. ساختمان نای از غضروفهایی به شکل حلقه ناقص (C) تشکیل شدهاست. نای ۱۲–۱۰ سانتیمتر طول دارد و قطر داخلی آن ۲–5/1سانتیمتر است. این لوله از محاذات (مقابل و روبرو) ششمین مهره گردن به سمت پایین میآید و بعد به دو شاخه راست و چپ تقسیم میشود که این شاخهها نایژه (برونش) نامیده میشود. نایژه راست 5/2سانتیمتر طول دارد و وارد ریه راست میشود. نایژه چپ ۵ سانتیمتر طول دارد و وارد ریه چپ میشود. نایژهها در داخل ریهها به شاخههای کوچکتری به نام نایژک (برونشیول) تقسیم میشوند. داخل نای و برونشها سلولهای مژکدار وجود دارند که با حرکت خود به سمت دهان، ذرات موجود در هوا را بیرون میرانند و مانع رسیدن آنها به ریهها میشوند.
ریه ها: ریهها به شکل نیمه مخروطی هستند و قسمتهای طرفی حفره سینه را پر میکنند. قاعده ریهها روی پرده دیافراگم (عضلهای که حفره سینه و حفره شکم را از هم جدا میکند) قرار گرفته و قله ریهها مجاور دنده اول است. ریه کودکان صورتی رنگ است ولی ریه بزرگسالان به علت ذرات زغال وارد شده از راه تنفس، خاکستری رنگ میباشد.
ریه راست از ۳ قطعه (لوب) وریه چپ از ۲ قطعه (لوب) تشکیل شدهاست. نایژکها در ریهها به حفرههای هوایی کوچکی به نام آلوئول ختم میشوند. آلوئولها دارای مویرگهای فراوانی هستند و تعویض اکسیژن هوا با دیاکسید کربن خون داخل این حفرهها انجام میشود.
پرده جنب: پردهای دو لایه به نام پرده جنب هر ریه را بهطور جداگانه از بیرون میپوشاند. بین این دو لایه مقداری مایع (مایع جنب) وجود دارد که باعث لغزندگی و نرم شدن حرکات میشود.
ریهها ساختمان ارتجاعی دارند و تمایل دارند تا مثل بادکنکی بدون هوا روی خود بخوابند ولی فشار منفی که بین دو پرده جنب وجود دارد باعث باز نگه داشتن ریهها میشود.
فیزیولوژی دستگاه تنفس
تهویه
در فیزیولوژی تنفس، تهویه (یا نرخ تهویه) روندی است که در آن هوا وارد یا خارج ششها میشود. این تعریف را به صورت زیر دستهبندی میتوان کرد:
کنترل
تهویه یا ونتیلاسیون زیر کنترل بخش خودکار دستگاه عصبی شامل ساقه مغز، پیاز مغز و پل مغز انجام میپذیرد. این بخشهای مغز با همکاری و هماهنگی مرکز کنترل تنفس را پدیدآورده و دستورهای لازم را به ماهیچههای درگیر تنفس میفرستند. زیربخشهای مرکز کنترل به دو بخش خلفی (دورسال) و بطنی تقسیم میشوند و در دوران کودکی بسیار حساس میباشند بطوریکه در صورت تکان یا ضربه شدید به کودک این زیربخشها صدمه دیده و حتی خطر مرگ را بدنبال دارند
کنترل سرعت تنفس به میزان غلظت دیاکسید کربن خون بستگی دارد.
استنشاق
عمل دم یا استنشاق توسط دیافراگم آغاز و توسط عضلات بین دندهای خارجی پشتیبانی میگردد. تعداد یا نرخ تنفس طبیعی در حال استراحت ۱۰ تا ۱۸ تنفس در دقیقه، با مدت زمانی حدود ۲ ثانیه صورت میگیرد. هنگام تنفس شدید (با نرخ بیش از ۳۵ تنفس در دقیقه)، یا در ابتلا به نارسایی تنفسی، ماهیچهها و اجزای جانبی تنفسی برای کمک و پشتیبانی شامل استرنوکلیدوماستوئید و پلاتیسما و اسکالِن گردنی وارد عمل میشوند. ماهیچههای جانبی پشتیبان شامل ماهیچه سینهای و عضله پشتی بزرگ میباشند.
بازدم
بازدم بهطور کلی یک فرایند منفعل است با این وجود، بازدم فعال یا ارادی را میتوان توسط شکم و عضلات بین دندهای داخلی را انتظار داشت. بازدم طبیعی، پروسهٔ اجباری و غیرفعال بیرون فرستادن هوای تنفس شده بواسطه نیروی الاستیسیته در شُشها و ماهیچههای تنفسی است.
تبادل گازی
عملکرد عمدهٔ سیستم تنفسی تبادل گاز بین محیط خارجی و سیستم گردش خون در یک موجود یا ارگانیسم زندهاست. در انسان و سایر پستانداران، این تبادل گازی شامل اکسیژندهی خون و گرفتن همزمان دیاکسید کربن و سایر مواد زائد حاصل از سوخت و ساز بدن از گردش خون است، به همراه این تبادل گازی، تعادل اسید و باز بدن نیز به عنوان بخشی از حفظ هموستاز بدن صورت میگیرد. اگر تنفس کامل و مناسب نباشد دو وضعیت متضاد میتواند رخ دهد، اسیدوز تنفسی که یک بیماری تهدیدکننده زندگی است، و آلکالوز تنفسی دیگر وضعیت ناهماهنگ در بدن است.
سامانه ایمنی
سلولهای اپیتلیال در مجرای تنفسی میتوانند انواع مولکولها را برای کمک به ایمنی شُشها ترشح نمایند. ایمونوگلوبولین تراوشی یا IgA و کالکتین (شامل سورفاکتانت نوعA و D) و دیگر پپتیدها و پروتئازها، گونههای اکسیژن واکنش پذیر و نوعی نیتروژن واکنش پذیر همه توسط سلولهای اپیتلیال مسیر و لوله تنفسی ساخته و تراوش میگردند.
پنومونی:
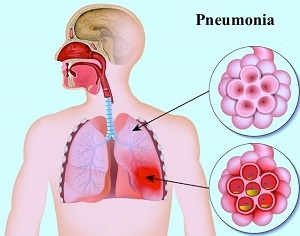
پنومونی یکی از عفونت های رایج ریه است که در اثر باکتری، ویروس یا قارچ ایجاد می شود. پنومونی و علائم آن می تواند از خفیف تا خیلی شدید متغیر باشد. درمان های زیادی برای پنومونی در دسترس است. درمان به علت پنومونی، شدت علائم، سن و سلامت کلی فرد بستگی دارد. بیشتر افراد سالم در طی یک تا سه هفته از پنومونی بهبود می یابند، اما پنومونی در بعضی افراد می تواند تهدید کننده حیات باشد..
پنومونی اغلب توسط سرفه، عطسه، تنفس منتشر می شود. حتی کسانی که علامت بیماری را ندارند می توانند ناقل بیماری بوده و پنومونی را منتشر کنند.
زمانی که پنومونی تشخیص داده می شود، اغلب راهی برای اطمینان از علت باکتری یا ویروسی داشتن بیماری وجود ندارد؛ بنابراین عموما پزشکان درمان را با آنتی بیوتیک شروع می کنند. معمولا آنتی بیوتیک براساس طبقه پنومونی داده می شود .
طبقه بندی پنومونی:
شایعترین طبقه های پنومونی شامل :
1.پنومونی اکتسابی از جامعه (CAP) : می تواند در جامعه ، یا ظرف مدت 48 ساعت اول پس از بسترس در بیمارستان یا موسسات درمانی ایجاد شود.
2.پنومونی مرتبط با مراقبت بهداشتی (HCAP) : مشخصات اصلی این است که پاتوژنهای عامل آن ، اغلب پاتوژنهای مقاوم به چند دارو هستند.تشخیص این نوع پنومونی در اورژانس حیاتی است.درمان این نوع نباید به تاخیر بیفتد.
3. پنومونی اکتسابی از بیمارستان (HAP): این نوع پنومونی در 48 ساعت بعد از بستری شدن ایجاد می شود و در زمان پذیرش شواهدی از دوره کمون بیماری دیده نمی شود.در افراد دارای ضعف سیستم ایمنی ، بیماریهای مزمن یا حاد شدید ایجاد می شود
4.پنومونی ناشی از ونتیلاتور(VAP):این یکی از زیر گروههایHAP می باشد که برای فردی که حداقل 48 ساعت حمایت تنفسی مکانیکی دریافت کرده باشد.
پنومونی چیست؟
پنومونی عفونت ریه است.پنومونی اغلب یکی از عوارض آنفولانزا است.بیشتر افراد سالم در طی 1 تا 3 هفته از پنومونی بهبود می یابند، اما پنومونی می تواند در عده ای کشنده باشد و حیات بیمار را تهدید کند.
پنومونی عفونت یک یا هر دو ریه است. پنومونی یک بیماری با علت منفرد نیست. علت پنومونی بیشتر از 30 مورد است. دانستن علت پنومونی مهم است، زیرا درمان پنومونی به علت آن بستگی دارد.
تقریباً یک سوم موارد پنومونی در ایالات متحده توسط ویروس ایجاد می شود. این ویروس ها بخصوص در بچه ها و بالغین جوان بیشتر موجب پنومونی می شوند.
علل:
باکتری، ویروس یا قارچ می باشد.ویروس فلو شایعترین علت پنومونی ویروسی در بالغین است. سایر ویروس هایی که می توانند موجب پنومونی شوند شامل ویروس ساینیکال تنفسی (RSV)، رینوویروس (rhinovirus)، ویروس تب خال ساده (herpes simplex virus)، ویروس سندرم شدید حاد تنفسی (SARS) و عده ای دیگر از ویروس ها است.
تاثیر پنومونی بر بدن
بیشتر اوقات بینی و راه های هوایی هوای تنفس شده را از میکروب ها پاک می کنند. این موجب می شود که ریه ها از عفونی شدن محافظت شوند. اما گاهی اوقات به طرقی میکروب وارد ریه ها شده و موجب عفونت می شود. میکروب در بیشتر مواقع بدلایل زیر می تواند وارد ریه شود:
-سیستم ایمنی بدن ضعیف شده باشد
-میکروب قوی باشد، یا به تعداد زیاد به ریه حمله کند
-بدن نتواند هوای نفس را فیلتر کرده و میکروب ها را قبل از رسیدن به ریه پاک کند
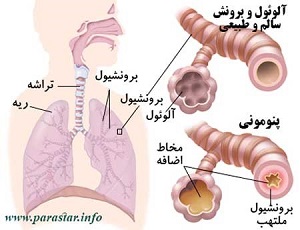
زمانی که میکروب عامل پنومونی به ریه ها رسید، کیسه های هوای ریه (آلوئول ها) دچار التهاب شده و از مایع پر می شوند. این تغییر موجب بروز علائم پنومونی از قبیل سرفه، تب، لرز، تنگی نفس می شود.
وقتی به پنومونی مبتلا می شویم، ممکن است اکسیژن نتواند براحتی به خون برسد. اگر میزان اکسیژن خون کم باشد، سلول های بدن نمی توانند درست کار کنند. به همین علت و به علت گسترش عفونت در بدن، پنومونی می تواند موجب مرگ شود.
پنومونی به دو شیوه روی ریه ها تاثیر می گذارد. ممکن است فقط یک بخش یا یک لوب از ریه ها را درگیر کند که به آن پنومونی لوبی (lobar pneumonia) گفته می شود و یا ممکن است در ریه ها منتشر شده و لکه هایی در هر دو ریه عفونی کند که آن را پنومونی برونشی (bronchial pneumonia) یا برونکوپنومونی (bronchopneumonia) می گویند.
برای افزایش آگاهی خود در مورد بیماری های تنفسی، فرآیند پرستاری اختلالات سیستم تنفسی حاوی اطلاعات تخصصی در مورد بیماری های تنفسی است.
پنومونی یک بیماری خطرناک ریوی است که هزاران نفر را سالانه به بستری در بیمارستان کشانده یا می کشد.
پنومونی در بچه ها و نوزادان، سالمندان (افراد بالای 65 سال)، کسانی که مشکلات و بیماری های مزمن همزمان دیگری دارند، افرادی که دارای ضعف سیستم ایمنی هستند و به دلایل مختلف مثل بیماری یا فاکتورهای دیگر دارای سیستم ایمنی ضعیف هستند؛ خیلی خطرناک تر است.
شانس بهبودی سریع از پنومونی در کسانی بیشتر است که:
جوان هستند
پنومونی سریع تشخیص و درمان شود
سیستم ایمنی خوب کار کند (سیستم ایمنی دفاع بدن در مقابل بیماری ها است)
عفونت در بدن منتشر نشده است
همزمان دچار بیماری های دیگر نیستند
اگر درمان مناسب و صحیح به موقع شروع شود، پنومونی در طی 1-3 هفته بهبود خواهد یافت. سالمندان و افراد معلول و ناتوان ممکن است به زمان طولانی تری برای بهبودی نیاز داشته باشند..
|
ارگانیسمهایی که موجب عفونتهای ریوی میشوند. |
||
|
ارگانیسم بیماریزا |
اکتسابی از جامعه |
بیمارستانی |
|
باکتریایی |
۸۰ -۷۰ درصد |
۹۰ درصد |
|
استرپتوکوکوس پنوموئیه |
۷۶-۶۰ درصد |
۹-۳ درصد |
|
هموفیلوس آنفلونزا |
۵-۴ درصد |
|
|
گونههای لژیونلا |
۵-۲ درصد |
تا ۲۵ درصد |
|
استافیلوکوک طلایی |
۵-۱ درصد |
۲۰-۱۰ درصد |
|
باسیل گرم منفی |
نادر |
۵۰ درصد |
|
غیر معمول |
۲۰-۱۰ درصد |
نادر |
|
مایکوپلاسما پنومونیه |
۱۸-۵ درصد |
– |
|
کلامیدیا پسیتاسی |
۳-۲ درصد |
– |
|
کوکسیلا بورنتی |
۱ درصد |
– |
|
ویروس |
۲۰-۱۰ درصد |
نادر |
|
آنفلونزا |
– |
۸ درصد |
|
هانتاویروس |
– |
نادر |
پیشگیری
خبر خوب این است که پنومونی قابل پیشگیری است، از طریق تزریق سالانه فلو (flu shot) – زیرا فلو اغلب موجب پنومونی می شود، شستن مکرر دست ها و تزریق واکسن پنومونی پنوموکوکی (pneumococcal pneumonia) در افرادی که در خطر بالا هستند
تزریق واکسن آنفلوآنزا نیز یکی از راههای پیشگیری است.
آموزش مراقبت از خود به بیماران:
بسته به شدت پنومونی، درمان ممکن است در بیمارستان ویا در محل سکونت بیمار انجام شود. بدون توجه به مکان ، آموزش به بیمار حیاتی است و تجویز آنتی بیوتیکهای مناسب اهمیت دارد. در بعضی موارد ممکن است در ابتدا بیمار با داروهای وریدی ضد باکتری در بیمارستان درمان شود و سپس مرخص شده و ادامه ی درمان با انتی بیوتیکهای داخل وریدی، در منزل او صورت گیرد.ضروری است که سیستم مراقبتی بدون اشکال لز بیمارستان تا منزل ایجاد گردد.
اگر آنتی بیوتیکهای خوراکی تجویز شده است، باید به بیمار در مورد مصرف درست و عوارض جانبی داروها آموزش داد.در ضمن بیماران در مورد علایم خطری که ممکن است برایشان به وجود آید و نیاز به تماس فوری با پزشک دارد آگاه شوند.
علایم خطر هشدار دهنده : شامل سختی در تنفس، بدتر شدن سرفه، لفزایش یا عود مجدد تب و عدم تحمل نسبت به دارو.
بعد از از بین رفتن تب، بیمار می تواند به تدریج فعالیتهای خودرا افزایش دهد.خستگی و ضعف ممکن است بعد از پنومونی نیز تداوم یابند.جهت آموزش به بیمار باید فرد را به انجام تمرینات تنفسی، جهت پاک شدن وبهبود
اتساع ریه ها تشویق کند.در بیماران سرپایی باید مراقبین بهداشتی باید ظرف48-24 ساعت پس از درمان با آنها تماس بگیرند یا آموزش داده شود که خودشان با مراقبین بهداشتی تماس بگیرند
آموزش به بیمار جهت مراجعه به درمانگاه یا مطب ، به منظور انجام رادیو گرافی قفسه سینه و معاینات جسمی، ضروری است. اغلب علایم بهبود یافته در رادیو گرافی مشاهده می شود.
تشویق به ترک سیگار یکی دیگر از آموزشها است زیرا سیگار مانع عملکرد مژکهای تنفسی تحتانی محسوب می گردند.مژکهای تنفسی تحتانی اولین خط دفاعی محسوب می شود.سیگار باعث التهاب سلولهای مترشحه ی موکوس شده و مانع عملکرد دفاعی بدن می شود.
اجتناب از استرس ، خستگی، تغییرات ناگهانی درجه حرارت و و مصرف زیاد الکلب که همه آنها باعث مقاومت کمتر در مقابل پنومونی می شوند.
در مورد تغذیه و استراحت کافی بیماران نیز آموزش داده شود.
اهمیت بررسی عوارض جانبی به بیماروخانواده بیمار تاکید گردد.
انجام واکسیناسیون به موقع علیه آنفلوآنزا
توصیحات داده شده باید ساده و قابل فهم برای افراد باشد.
در بیماران کم شنوا و یا کم بینا باید از شکلهای مناسب آموزش استفاده شود.
منبع مورد استفاده :
تنفس و تبادلات گازی-پرستاری داخلی جراحی برونتر سودارث-ویراست چهاردهم -۲۰۱۸
تهیه و تنظیم
فاطمه سادات موسوی
مربی پرستاری مرکز آموزش بهورزی و بازآموزی برنامه های سلامت
